Ricerche sui disturbi respiratori del sonno (DRS)
Un crescente corpus di prove scientifiche indica chiaramente che i disturbi respiratori del sonno (DRS) hanno un profondo impatto negativo sulla salute pubblica.
Attraverso la stretta collaborazione con la comunità medica globale, ResMed si impegna a:
- Aumentare la consapevolezza dei rischi in caso di DRS non trattati.
- Sostenere la ricerca in corso sulla correlazione dei DRS con altri rischi per la salute.
- Trovare soluzioni cliniche efficaci per migliorare la salute e la vita dei soggetti affetti dai DRS.
ALASKA - "A nationwide cLAimS data laKe for sleep Apnea" (Data lake a livello nazionale per l'apnea del sonno).
Analisi su larga scala del database del Sistema Nazionale francese dei Dati della Sanità (SNDS*), che ha analizzato i profili dei pazienti e l’aderenza alla terapia PAP (Pressione Positiva delle vie aeree) di quasi mezzo milione di soggetti affetti da apnea del sonno durante i primi tre anni di terapia PAP.
Risultati dello studio ALASKA: prima pubblicazione1
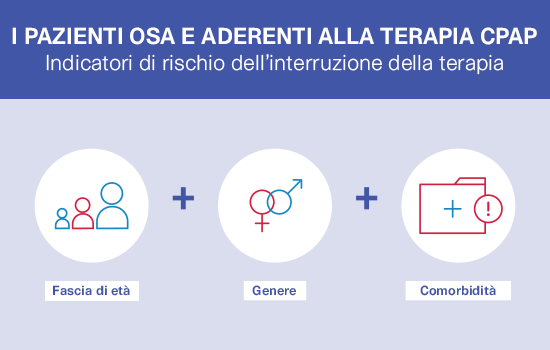
ALASKA ha dimostrato che è importante considerare la fenotipizzazione del paziente e la cura personalizzata al momento di sviluppare strategie di gestione integrata dell’apnea del sonno.
La nostra infografica evidenzia i risultati chiave.
Risultati dello studio ALASKA: seconda pubblicazione2
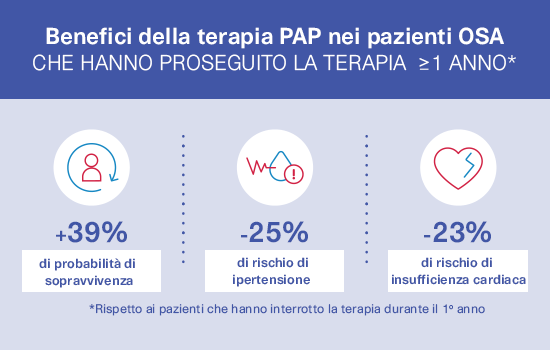
Le probabilità di sopravvivenza sono aumentate del 39% e il rischio di sviluppare insufficienza cardiaca e ipertensione si è ridotto per i pazienti aderenti alla terapia PAP: la seconda pubblicazione di ALASKA ha seguito 176.014 pazienti facenti parte del database del Sistema Nazionale francese dei Dati della Sanità per 3 anni trattati con terapia PAP. Per saperne di più, scarica la nostra infografica.
Ricerche sulle apnee ostruttive del sonno

Apnee del sonno e assistenza sanitaria da remoto
Una maggiore compliance, un sistema più efficiente e un servizio di assistenza di qualità: conosci le ultime ricerche che forniscono la prova di questi risultati.

Narval CC
Un crescente corpus di ricerca clinica dimostra l’efficacia e la compliance dei dispositivi di avanzamento mandibolare (MRD) nel trattamento delle apnee ostruttive del sonno e del russamento.
Ricerche sulle apnee centrali del sonno

La CSA durante lo studio della terapia con CPAP
Il passaggio di soggetti affetti da CSA persistente o emergente dalla terapia con CPAP alla terapia ASV può migliorare la compliance. Scopri maggiori informazioni sui risultati di questo studio dei big data.

Studio SERVE-HF
SERVE-HF è diventato uno studio di riferimento nel suo campo, contribuendo in modo significativo alla pratica clinica della terapia ASV. Scopri maggiori informazioni sulle procedure dello studio, sui risultati e sulle implicazioni nella pratica clinica.

Studio FACE
Lo studio FACE fornirà dati a lungo termine sulla morbilità e la mortalità dei soggetti affetti da scompenso cardiaco (sia HFrEF che HFpEF) che seguono la terapia ASV.
*Système National des Données de Santé | SNDS – www.snds.gouv.fr
1 Pépin, J.-L.; Bailly, S.; Rinder, P.; Adler, D.; Szeftel, D.; Malhotra, A.; Cistulli, P.A.; Benjafield, A.; Lavergne, F.; Josseran, A.; et al. CPAP Therapy Termination Rates by OSA Phenotype: A French Nationwide Database Analysis. J. Clin. Med. 2021, 10, 936. https://doi.org/10.3390/jcm10050936
Analisi retrospettiva su 480.000 pazienti adulti con terapia CPAP iniziata nel 2015 e conclusa alla fine del 2016, registrati nel database delle pratiche assicurative del sistema sanitario francese, e seguiti fino alla fine del 2019
2 Pépin JL, et al. Relazione tra l’interruzione della CPAP e la mortalità per qualsiasi causa: un’analisi del database nazionale francese, CHEST (2022), doi: https://doi.org/10.1016/j.chest.2022.02.013
Analisi retrospettiva di 176.014 pazienti adulti registrati nel database delle pratiche assicurative del sistema sanitario francese, che hanno iniziato la terapia PAP tra gennaio 2015 e dicembre 2016, seguiti per 3 anni