Ricerca sulla NIV domiciliare per la BPCO
Scopri i risultati principali della recente ricerca clinica e le implicazioni nel processo decisionale per il trattamento e la selezione dei pazienti.
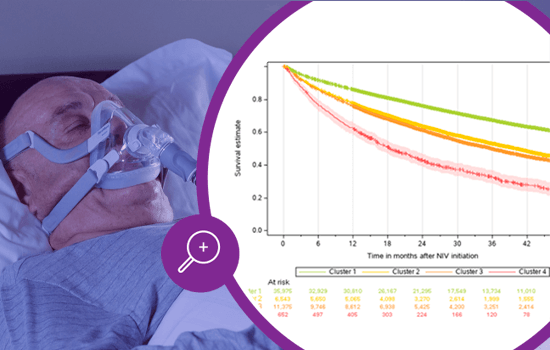
Inizio della NIV per la BPCO: traiettorie di salute e impatto sugli esiti dei pazienti
La BPCO è una patologia cronica molto diffusa e la terza causa di morte in tutto il mondo.1 Sebbene sia l’indicazione più comune per la ventilazione non invasiva domiciliare a lungo termine (NIV), mancano raccomandazioni chiare sul punto di inizio ottimale per la NIV per i diversi fenotipi di BPCO. Lo studio Montana ha analizzato i dati di 54.545 pazienti per esplorare le traiettorie di salute dei pazienti affetti da BPCO prima dell’inizio della NIV domiciliare, al fine di determinare se tali traiettorie fossero associate a diversi esiti del paziente.
Quali sono i benefici basati sull'evidenza della NIV domiciliare per la BPCO?
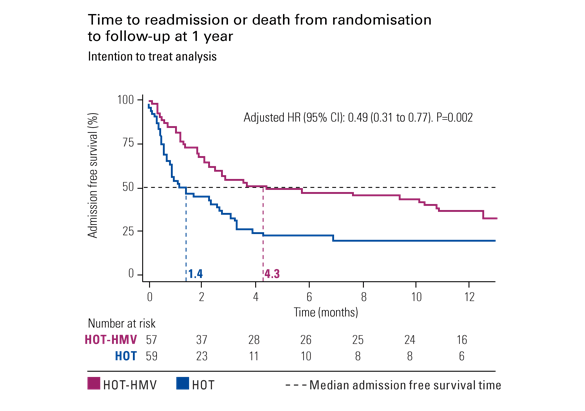
Lo studio OTD-VMD

Lo studio OTD-VMD2 ha dimostrato una riduzione del 51% del rischio di riammissione in ospedale o di decesso nei pazienti affetti da BPCO ipercapnica trattati con ventilazione non invasiva domiciliare e ossigenoterapia.
Rapporto costo-efficacia della terapia OTD-VMD
In seguito all’esito dello studio OTD-VMD 2, è stata eseguita un’analisi economica nel Regno Unito per valutare il rapporto costo-efficacia dell’OTD-VMD rispetto alla sola OTD tra i pazienti affetti da BPCO con ipercapnia persistente dopo un’esacerbazione potenzialmente mortale3.
L’analisi indica che la probabilità che l’OTD-VMD sia economicamente vantaggiosa è del 62%, in base alla disponibilità a pagare 30.000 sterline.
Il rapporto incrementale di costo-efficacia (in inglese, Incremental Cost-Effectiveness Ratio – ICER) è stato calcolato sulla base del costo totale di ogni intervento rispetto agli anni di vita ponderati per la qualità (QALY) (in inglese, Quality adjusted life year). Il QALY è un’unità di misura che combina insieme la durata della vita con la qualità della stessa. Il rapporto incrementale di costo-efficacia/QALY ottenuto è stato di 10.360 sterline. L’analisi indica che la probabilità che l’OTD-VMD sia economicamente vantaggiosa è del 62%, in base alla disponibilità al pagamento.
I risultati combinati dello studio OTD-VMD e di un’analisi economica sulla salute dimostrano che, nel Regno Unito, l’ossigenoterapia domiciliare e la ventilazione meccanica domiciliare sono clinicamente efficaci e convenienti.
Lo studio OTD-VMD è stato sponsorizzato da ResMed.
Lo studio Köhnlein
Riduzione del rischio di mortalità del 76% in 1 anno con la NIV4
Questo studio randomizzato e controllato ha mostrato un miglioramento significativo della sopravvivenza per i pazienti con BPCO ipercapnica stabile che sono stati efficacemente trattati con la NIV.
Miglioramento della qualità della vita4
Mediante il St George’s Respiratory Questionnaire lo studio ha anche dimostrato che i pazienti trattati con la NIV hanno riscontrato una qualità di vita significativamente migliore.
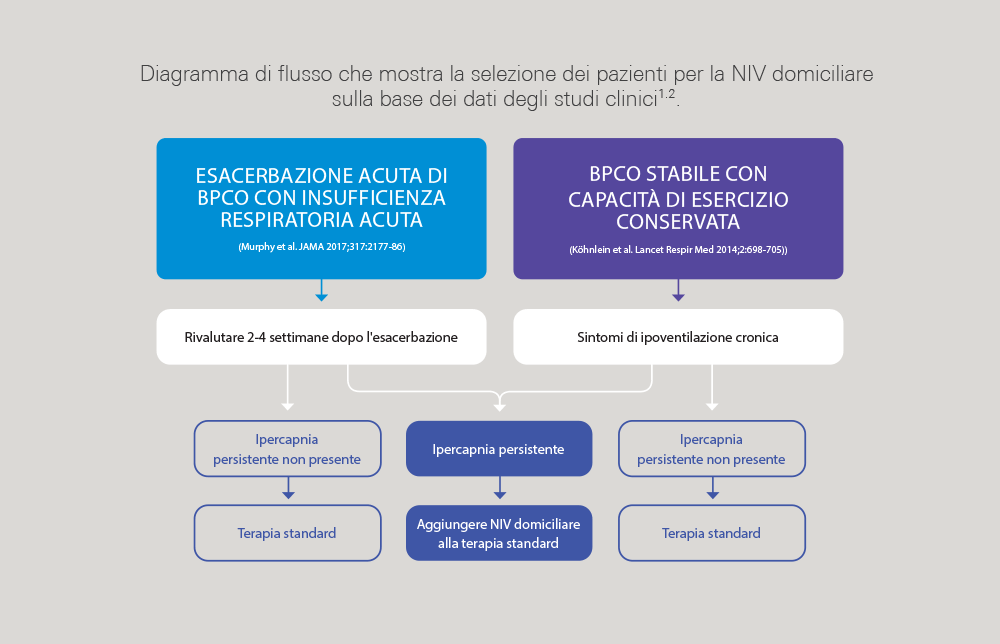
Chi e quando: selezione dei pazienti per la NIV domiciliare
I pazienti reduci da insufficienza respiratoria acuta associata a un’esacerbazione della BPCO dovrebbero essere valutati a 2-4 settimane dalla risoluzione dell’acidosi respiratoria, mentre i soggetti con ipercapnia persistente dovrebbero essere sottoposti a NIV domiciliare2.
I pazienti affetti da BPCO stabile con insufficienza respiratoria cronica ipercapnica traggono beneficio anche dalla NIV domiciliare4.
Le differenze nei tempi di avvio della NIV domiciliare potrebbero spiegare i diversi risultati tra gli studi2,5.
Diagramma di flusso che mostra la selezione dei pazienti per la NIV domiciliare sulla base dei dati degli studi clinici2,4.
Linee guida della GOLD
Le linee guida della Global Initiative for Chronic Obstructive Lung Disease (GOLD) affermano che la NIV domiciliare può migliorare la sopravvivenza libera da ospedalizzazione in pazienti selezionati dopo un recente ricovero, in particolare quelli affetti da ipercapnia diurna pronunciata persistente (PaCO2 ≥52 mmHg’, Livello di evidenza = B)6.
Linee guida dell'ERS
Un comitato multidisciplinare della Task Force ERS ha pubblicato alcuni suggerimenti basati sull’evidenza che sostengono in modo condizionato l’applicazione della NIV-LTD per migliorare le condizioni di salute mediante l’impostazione fissa della pressione e la riduzione di anidride carbonica nei pazienti affetti da BPCO con insufficienza respiratoria ipercapnica persistente7.
Come trattare i pazienti affetti da BPCO con NIV domiciliare: le migliori pratiche
Il miglioramento dei livelli elevati di anidride carbonica arteriosa dovrebbe essere uno dei principali obiettivi della NIV domiciliare8.
I dati degli studi clinici dimostrano che pressioni inspiratorie più elevate mirate a ridurre gli elevati livelli di anidride carbonica contribuiscono al successo della terapia NIV domiciliare2,4.
La NIV ad alta intensità non sembra avere un impatto negativo sull’aderenza, sulla qualità del sonno o sulla qualità della vita9.
Monitoraggio del paziente
Il monitoraggio dei pazienti potrebbe essere facilitato dalla tecnologia di telemedicina che fornisce dati sulla ventilazione, l’asincronia paziente-ventilatore, la misurazione transcutanea dei gas e altri parametri rilevanti. Un attento monitoraggio è fondamentale per i pazienti sottoposti alla NIV ad alta intensità.
[Webinar] NIV domiciliare nella BPCO stabile: COME e PERCHÉ?

Il Professor Windisch utilizza esempi tratti dai suoi oltre 20 anni di esperienza per conoscere l’evoluzione del trattamento dai primi studi negativi che utilizzavano la ventilazione a pressione a bassa intensità all’attuale approccio basato sull’evidenza della NIV mirata a ridurre al massimo la CO2 con una corretta selezione di pazienti per migliorare la sopravvivenza e la qualità della vita nei pazienti affetti da BPCO stabile ipercapnica.
Riferimenti:
*Come mostrato dai risultati a 3 e 6 mesi sulla qualità della vita e sulla compliance
- World Health Organization. https://www.who.int/news-room/fact-sheets/detail/chronic-obstructive-pulmonary-disease-(copd) (accessed October 27, 2023)
- Murphy P et al. Effect of Home Noninvasive Ventilation With Oxygen Therapy vs Oxygen Therapy Alone on Hospital Readmission or Death After an Acute COPD Exacerbation. A Randomized Clinical Trial, JAMA. Published online May 21, 2017. doi:10.1001/jama.2017.4451.
- Murphy PB et al. Cost-Effectiveness of Home Oxygen Therapy-Home Mechanical Ventilation (HOT-HMV) for the Treatment of Chronic Obstructive Pulmonary Disease (COPD) with Chronic Hypercapnic Respiratory Failure Following an Acute Exacerbation of COPD in the United Kingdom (UK). American Journal of Respiratory and Critical Care Medicine 2018;197:A2517.
- Köhnlein T, et al., Non-invasive positive pressure ventilation for the treatment of severe stable chronic obstructive pulmonary disease: a prospective, multicentre, randomised, controlled clinical trial. Lancet Respir Med 2014;2:698-705.
- Struik FM, et al. Nocturnal non-invasive ventilation in COPD patients with prolonged hypercapnia after ventilatory support for acute respiratory failure: a randomised, controlled, parallel-group study. Thorax 2014;69:826-34.
- Vogelmeier DF, et al. Global strategy for diagnosis, management, and prevention of COPD. Am J Respir Crit Care Med 2017;195:557-82.
- Ergan B, Oczkowski S, Rochwerg B, et al. European Respiratory Society Guideline on Long-term Home Non-Invasive Ventilation for Management of Chronic Obstructive Pulmonary Disease. Eur Respir J 2019; in press (https://doi.org/10.1183/13993003.01003-2019).
- Nocturnal non-invasive positive pressure ventilation for COPD. Windisch W et al. Expert Rev Respir Med. 2015 Jun; 9(3):295-308.
- Dreher M, et al. Noninvasive ventilation in COPD: impact of inspiratory pressure levels on sleep quality. Chest 2011;140:939-45.